疾患
2025年7月4日
- 疾患(食道)
食道外科チーム
食道外科チームでは、食道の悪性腫瘍から良性腫瘍、食道裂孔ヘルニアなどの良性疾患まで、幅広い診療を行っています。
とくに悪性腫瘍手術においては、早期病変に対する機能温存・低侵襲手術、進行病変に対する術前化学療法・根治手術、そして切除不能・再発病変に対しては化学療法、放射線療法、手術、その他治療を組み合わせた集学的治療など、患者さん一人ひとりに最も適した治療を提供できるよう努めています。また、手術アプローチも進化しており、従来の開胸手術に加えて胸腔鏡手術やロボット支援下手術を導入。根治性を損なうことなく、より安全で低侵襲な手術を実現しています。鏡視下手術は、整容性に優れるだけでなく、胸壁への侵襲を軽減し呼吸機能を温存すること、出血量を減らすこと、さらには拡大視効果により精緻な解剖に基づいた手術が可能であることが大きな利点です。
社会の高齢化に伴い、手術を必要とする後期高齢者が増加している現在、より一層の安全性と低侵襲性が求められています。大阪公立大学の食道外科は、1995年に日本の黎明期から胸腔鏡下食道癌手術を導入し、これまでに日本でもトップクラスの実績を重ねてきました。経験豊富なチームによる治療で、良好な成績を維持しています。
食道癌切除症例数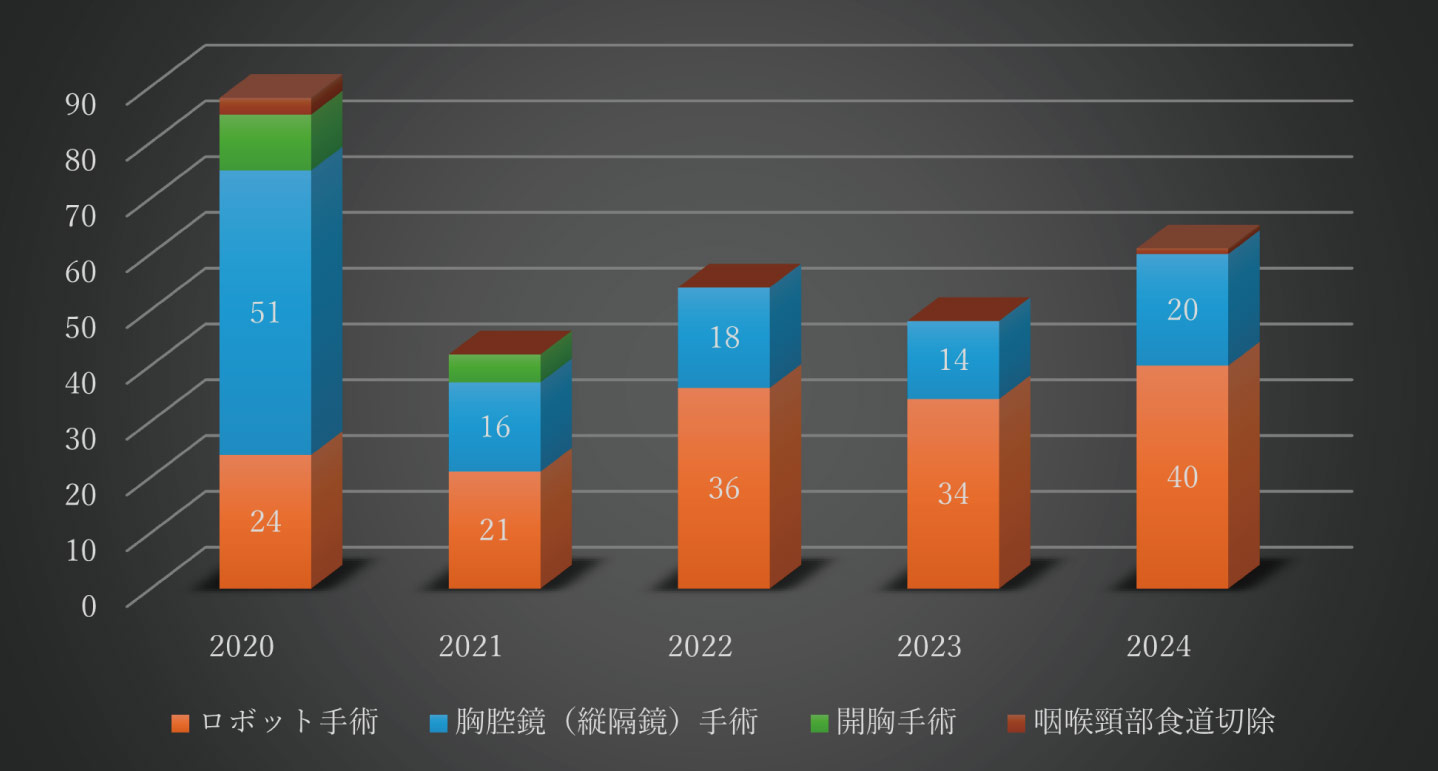
食道癌手術
全国トップクラスの鏡視下・ロボット支援手術実績
大阪公立大学の食道外科は、全国に先駆けて鏡視下食道癌手術を導入し、これまでに1,200例以上の症例に対して低侵襲な手術を行ってきました。
長年の経験と確かな技術により、患者さんにとって身体への負担が少なく安全性の高い治療を提供しています。
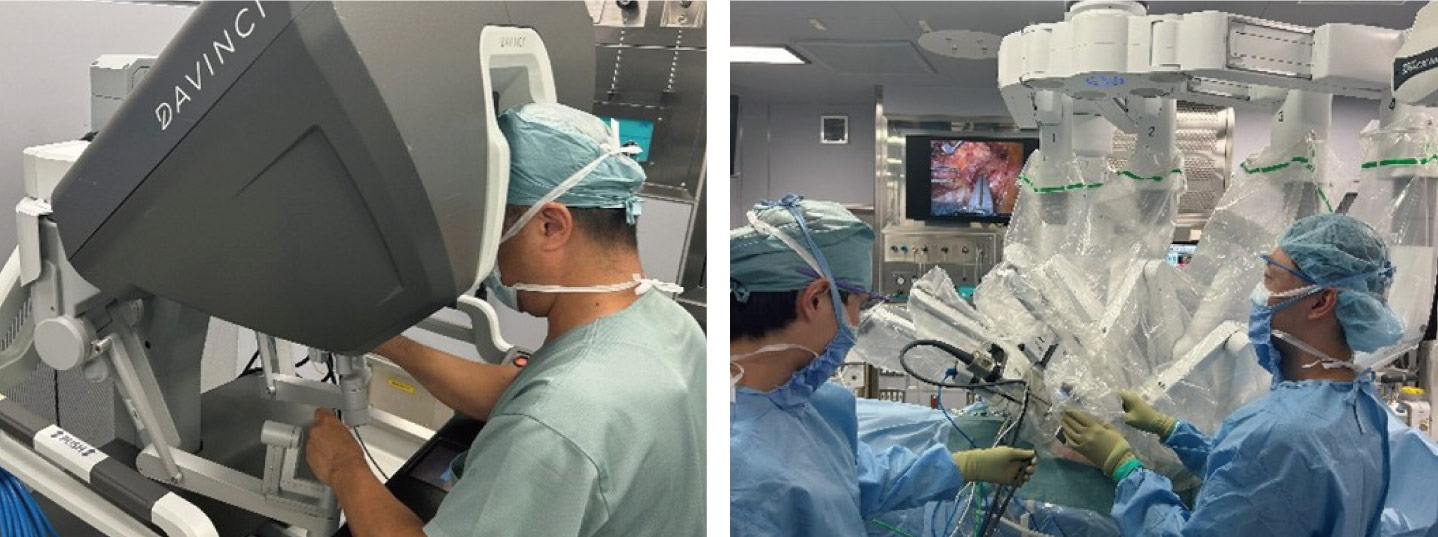
さらに、2019年からは手術支援ロボット「ダヴィンチ」を導入し、食道癌に対するロボット支援下食道切除術を開始しました。現在では年間40例以上をロボット支援下に施行し、これまでに180例を超える実績を重ねており、全国的にも有数の症例数を誇ります。
ロボット手術は、三次元拡大視野と高精度な鉗子操作を可能にし、従来の鏡視下手術以上に精緻な操作と低侵襲性を実現しています。その結果、術後の早期回復や合併症リスクの低減につながり、患者さんにより安心して治療を受けていただける体制を整えています。
術後合併症の低減に向けた取り組み
食道癌に対する外科的治療では、術後肺炎が最も頻度の高い合併症であり、一般社団法人 National Clinical Database によるとその発症率は14.0%と報告されています。肺炎は重症化すると生命に関わる可能性があるため、低減は非常に重要な課題です。
中でも誤嚥性肺炎は、手術に伴う反回神経麻痺が大きく関与していることが知られており、この麻痺を減らすことが肺炎予防の重要なポイントとなります。
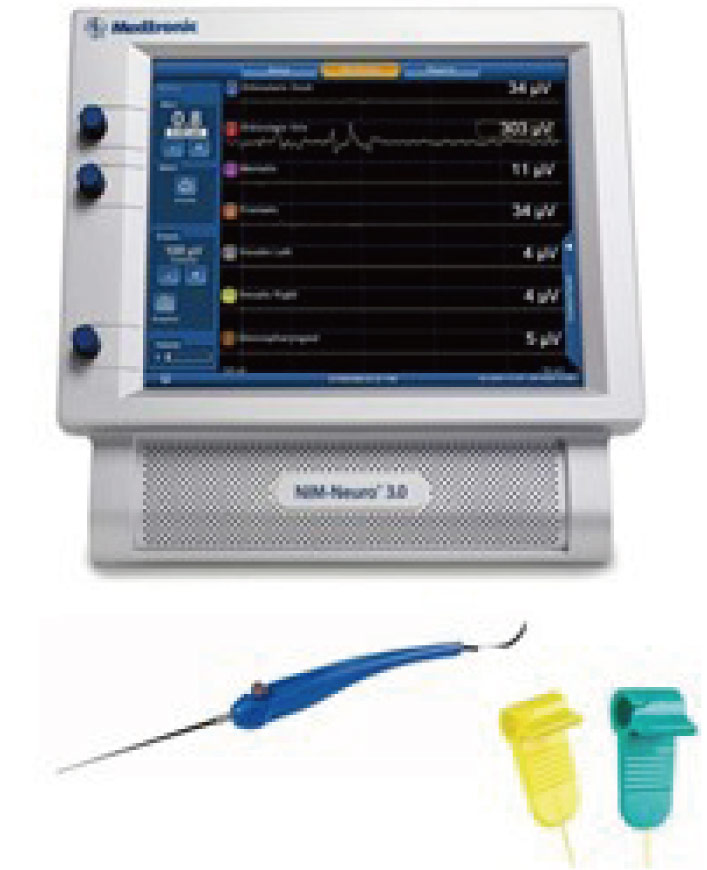 |
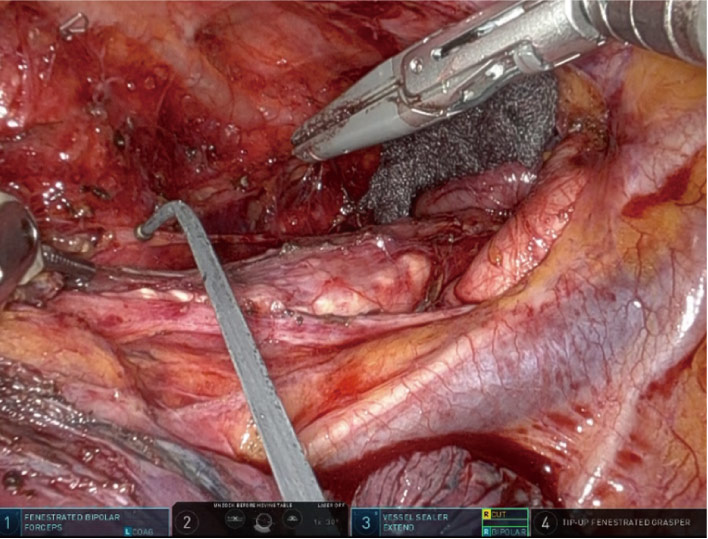
食道癌手術における反回神経麻痺低減への工夫 ロボット支援下手術により質の高い低侵襲手術が可能となってきていますが、現在においても術後のQOLに大きく関わる合併症である反回神経麻痺は課題として残っています。 Nerve Integrity Monitor (NIM)は術中に反回神経のモニタリングや位置確認ができるため、反回神経周囲のリンパ節郭清時の愛護的な操作や神経損傷の回避に大きく貢献し、我々の施設でもNIMの導入により良好な成績を得ています。 |
| 誤嚥性肺炎の対策
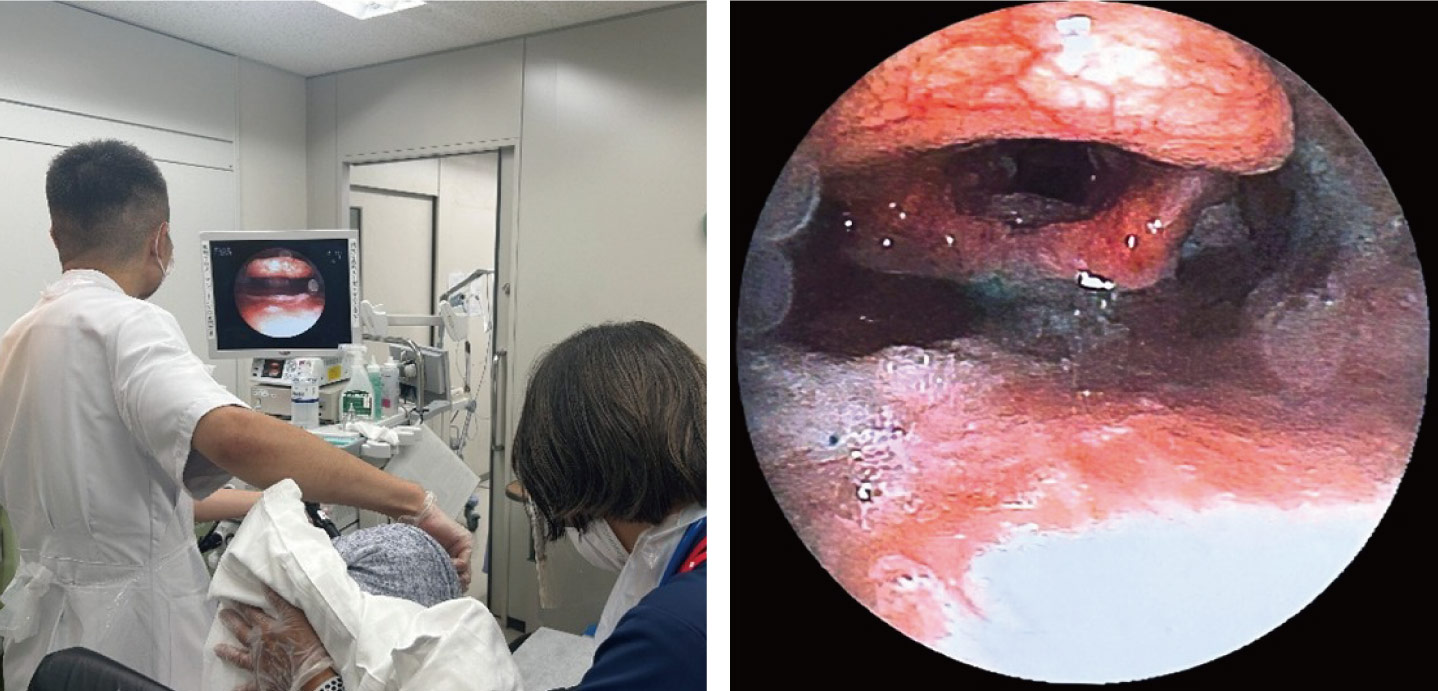
高齢の患者さんでは誤嚥性肺炎のリスクが高いことが分かっています。今後さらにご高齢の患者さんの割合が増加することが予想されること、肺炎に罹患すると術後の生活の質(QOL)と日常生活動作(ADL)に悪影響を及ぼすことから、術後の誤嚥性肺炎低減への対策が必要と考えています。 食道外科チームでは、以前より食道癌の外科的治療を行う患者さんに対し言語聴覚士による術前・術後の嚥下機能評価スクリーニング検査、看護師による嚥下リハビリに関するパンフレットを用いた患者指導により、誤嚥の対策を行ってきましたが、さらなる試みとして2023年より手術後、約1週目に行う嚥下内視鏡検査を開始しました。これにより、さらに詳細な嚥下機能評価が行えるようになったこともあり、術後誤嚥性肺炎の低減を実現することができました。 |
 |
化学療法
術前化学療法
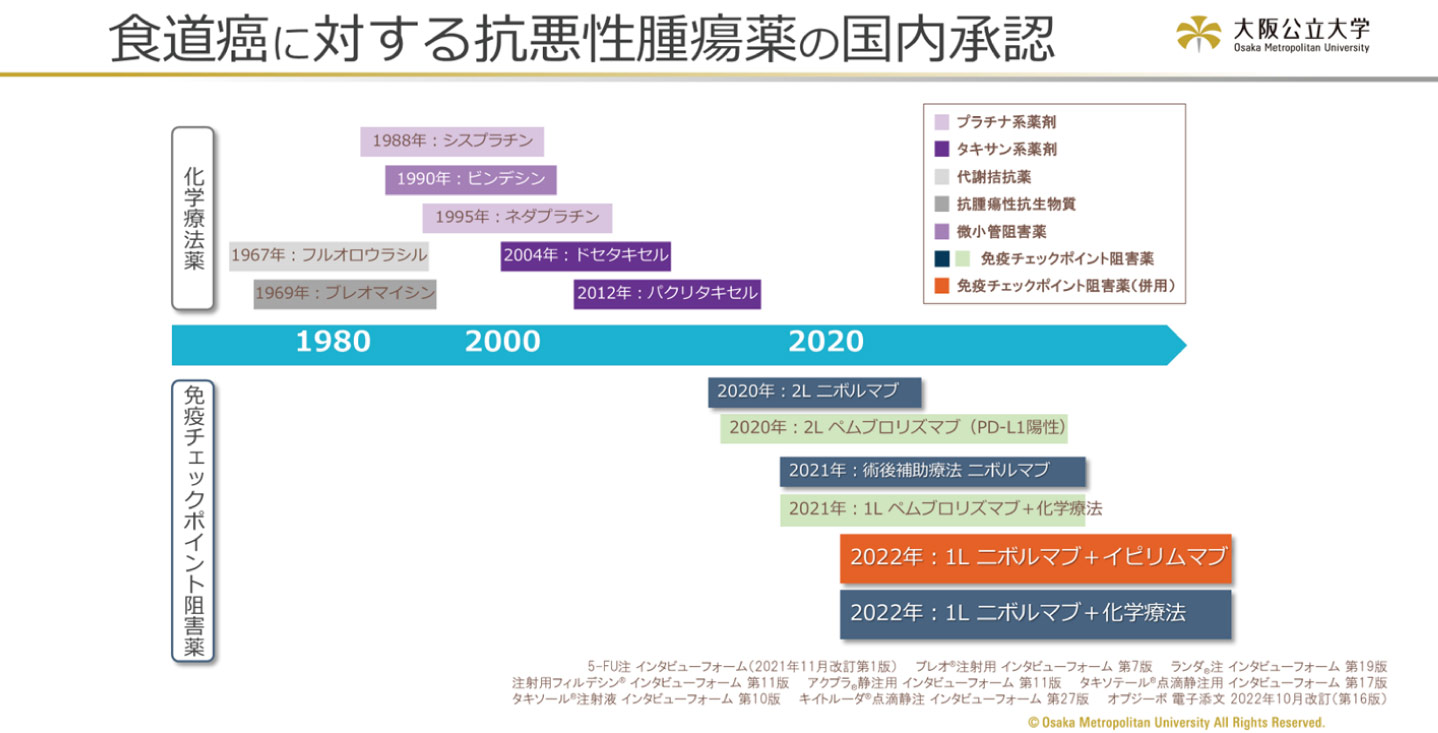
切除可能進行食道癌に対しては、手術前に抗がん剤治療を行う「術前化学療法」が標準治療となっています。現在は、国内多施設共同臨床試験(JCOG1109試験)の結果から、術前診断がステージ2および3の食道癌に対してはDCF療法(ドセタキセル+シスプラチン+5-FU)を手術の前に行うことが標準治療と位置づけられています。DCF療法は高い抗腫瘍効果が示されていますが、その一方で強い副作用(有害事象)が課題となっています。
当科では、患者さんの安全性を第一に考え、ドセタキセルをDay1とDay15に半量ずつ分割投与するレジメンを採用しています。
この方法により、
- 白血球減少などの有害事象の発生を低減
- より多くの患者さんに安全に治療を完遂できる
といったメリットが得られています。
一方で、治療効果について、当科の分割投与するDCF療法は、JCOG1109試験で用いられた標準レジメンと遜色のない治療効果を示しています。安全性と有効性を両立させることで、より多くの患者さんに術前化学療法を受けていただけるよう努めています。
切除不能進行食道癌に対する集学的治療の進歩
これまで、他臓器浸潤を伴う切除不能進行食道癌に対しては、主に化学放射線療法が行われてきました。しかし、進行した状態から長期の生存を得ることは難しく、治療効果に限界がありました。
近年、従来のいわゆる抗がん剤とは全く異なる作用機序が癌細胞を殺していく免疫チェックポイント阻害薬が登場し、切除不能進行食道癌に対しても使用が可能となりました。
免疫チェックポイント阻害薬は患者さん自身の免疫機能を活性化し、がん細胞を攻撃する新しいタイプの治療法です。さらに、抗がん剤との併用によって腫瘍の縮小効果が高まり、これまで手術が不可能とされていた症例でも、根治切除が可能となるケースが増えつつあります。
当科では、これまでに120例以上の患者さんに免疫チェックポイント阻害薬で治療を実施してきました。その中で、根治切除が可能となった患者さんをたくさん経験しており、従来は手術を諦めざるを得なかった患者さんに対しても、根治を目指した治療の可能性が広がってきています。
化学放射線療法
化学放射線療法は、抗がん剤による全身治療と放射線による局所治療を組み合わせた治療法です。両者を同時に行うことで、がん細胞をより効果的に攻撃することができます。
適応となる患者さん
- 手術が難しい場合(高齢、合併症、進行度などの理由)
- 手術を希望されない場合
- 放射線と抗がん剤を組み合わせて根治を目指す場合
特に、進行した食道癌でも手術に代わる根治治療として選択されることがあります。
治療の特徴
- 局所制御:放射線により食道内の腫瘍を直接攻撃します。
- 全身効果:抗がん剤により、体内に潜む微小ながん細胞にも作用します。
- 臓器温存:食道を温存できる可能性がある点が大きな特徴です。
当院では、放射線科と連携し、患者さんの状態に応じた最適な治療方針を検討しています。
- 標準的な化学放射線療法(シスプラチン+5-FU+放射線照射)
- 新しい薬剤を組み合わせた治療や臨床研究への参加
- 治療後の内視鏡・画像検査による厳密な経過観察
化学放射線療法後に腫瘍が残存した場合には、サルベージ手術(救済手術)が検討されます。当科では、化学放射線療法後の高度な手術にも対応しており、放射線照射後の難しい状況でも安全に手術を行える体制を整えています。
チーム医療と安全性
当科では、外科医だけでなく、看護師、薬剤師、歯科医師、リハビリスタッフ、管理栄養士、MSWなどの多職種が連携し、術前から術後まで一貫したサポートを行っています。これにより、安全性を確保しつつ、患者さん一人ひとりに合わせた最適な治療の提供を実現しています。
 |
 |
研究
食道外科チームでは,おもに食道癌臨床検体を用いたがん免疫研究を行っております.常に臨床応用を目指し,社会に役立つ研究を心がけております.以下に食道外科チームが行っている研究の一端をご説明いたします.
1.低侵襲手術の開発
食道癌手術は患者様の心身への負担が多く,低侵襲手術の開発が望まれます.私たちは手術手技の改良のみならず,胸腔内の免疫環境の変化に注目し,関連する免疫細胞や生理活性物質について分子生物学的手法を用いて検討しております.さらに,リンパ節内にみられる免疫細胞の動向を検討し,リンパ節の切除範囲を適正化することを目指して研究を進めております.
2.薬物療法の至適量と治療抵抗性の検討
食道癌治療において抗がん剤や免疫チェックポイント阻害薬を含めた薬物療法は必要不可欠ですが,薬物療法によって副作用や耐性が生じてしまう問題があります.私たちは,抗がん剤ががん免疫環境に及ぼす影響について検討してきました.個々の患者さんの免疫環境に基づいた薬物療法の至適投与量を探索しております.また,がん細胞や免疫細胞にあらわれる,耐性獲得の原因となる物質を見出し,治療抵抗性を制御することを目指しております.
3.薬物療法の効果予測のためのバイオマーカー探索
患者さんが薬物療法に感受性があるかどうかを早期に検知することができれば,いち早く治療戦略を立てることができます.私たちはがん組織にみられる免疫細胞に注目し,治療効果を予測する有用なバイオマーカーの探索を行ってきました.より多くの患者さんに,より適した治療を提供できるように,有用なバイオマーカーを見出し,臨床応用を目指しております.
4.食道癌に対するがん免疫応答の追究
食道癌の進展とその制御を研究するにあたり,がん免疫応答について追究することは重要なテーマです.私たちはこれまで,がん組織周囲に形成されるリンパ節様構造や,リンパ球・樹状細胞といった免疫細胞について主に研究してきました.新しい治療戦略の確立を目指し,がん免疫応答の誘導機構の研究を進めております.
今後の展望
食道外科チームは、これまで培った経験を基盤に、さらなる低侵襲・高精度な手術を追求し、研究と教育にも力を注いでいます。これからも、患者さんに安心して治療を受けていただけるよう、最先端の医療を提供してまいります。