炎症性腸疾患
炎症性腸疾患
炎症性腸疾患には潰瘍性大腸炎、クローン病があり、どちらも「難病の患者に対する医療等に関する法律」における指定難病です。本邦において患者数は年々増加傾向にあり稀な疾患ではなくなってきています。当科では患者数が非常に少ない頃から炎症性腸疾患の研究、診療に取り組んでおり、国内でも主要な炎症性腸疾患の研究施設として認知されてきた歴史があり、先端医療が行われているのが特徴です。
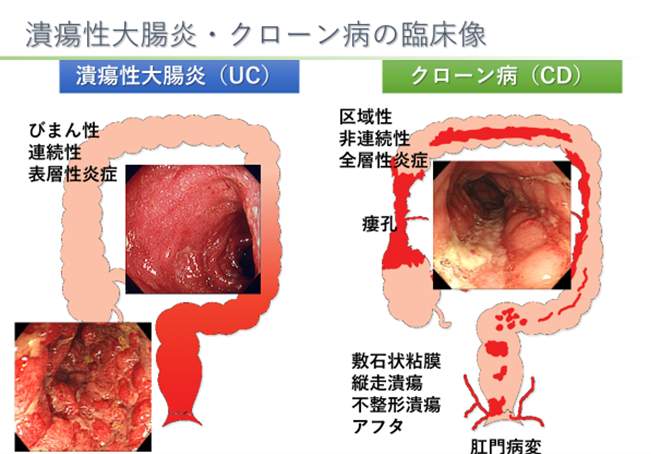
診断
内視鏡やレントゲン、CTなどを組み合わせて検査・診断を行います。当科ではバルーン小腸内視鏡や小腸カプセル内視鏡、MRエンテログラフィーなどの検査も可能であり、検査を組み合わせて総合的に診断を行います。
治療
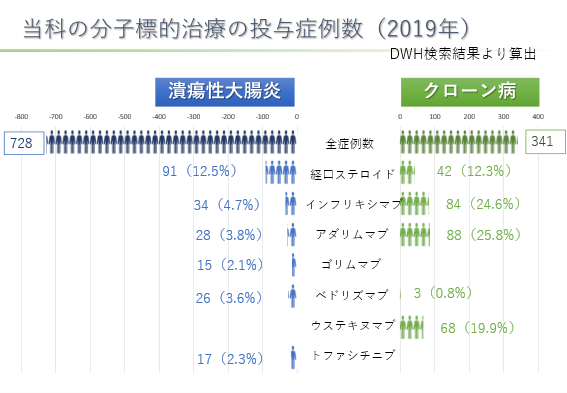
炎症性腸疾患に対する治療では、5アミノサリチル酸製剤、副腎皮質ステロイド製剤、生物学的製剤、免疫調整剤などの薬物治療を行っており、2019年に当院で診療を行った潰瘍性大腸炎の患者数は728人、クローン病は341人で、各種生物学的製剤の使用経験も豊富です。血球成分除去療法、狭窄病変に対する内視鏡的治療などにも積極的に取り組んでいます。さらに、治験などの先進治療も行っています。また、手術が必要な患者さんに対しても、月1回の一般消化器外科下部消化管グループとの合同カンファレンスで、手術が必要な炎症性腸疾患症例に関して包括的な検討を行っており、術前術後での一般消化器外科と消化器内科の協力体制が整っています。
外来
当科ではIBD専門外来が月曜から金曜まで毎日設けられています。チーム医療が組まれているため調子が悪くなって担当主治医とは違う曜日に来院することになってもいつもとかわらない診療を受けることが可能です。
入院
炎症性腸疾患の多くは外来治療が可能ですが、症状が悪化したときや手術が必要な時などには入院治療が必要です。適切な治療が行われるよう、週1回スタッフが集まり治療法についてのカンファレンスを行っています。さらに週1回教授とスタッフによる回診も行われます。これによりスタッフ全員が共通の認識を持って治療に当たることが可能です。
研究
炎症性腸疾患の病因、病態には遺伝的素因、環境因子、免疫異常などが関与していると考えられていますが、未解明な点が多くあります。当科では炎症性腸疾患における病因、病態を解明するべく、免疫担当細胞の機能や小胞体ストレスに対する自然免疫応答などに注目して基礎研究を行っています(Shuhei Hosomi et al. Science. 2019)。さらには、日常臨床における疑問や問題点を研究課題とし、その結果を臨床にフィードバックするといった、臨床に即した研究活動もおこなっております。例えば、最近では潰瘍性大腸炎術後の回腸嚢炎の発症率の予測因子としての関する好中球・リンパ球比の検討(Yu Nishida. et al. PLoS One. 2020)などを行っています。
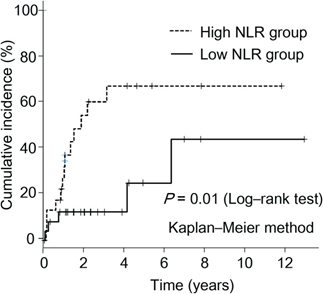
Yu Nishida. et al. PLoS One. 2020より引用